無痛分娩
1.無痛分娩とは
お産の痛みを、麻酔のお薬を使って和らげる方法を無痛分娩あるいは和痛分娩といいます。痛みを適切に取り除き苦痛のない安全なお産を目指す処置です。全く痛みがなくなるわけではありませんが、陣痛による疲労やストレスが少ないため、分娩後の体力を温存でき、回復が早くなると言われています。
当院における無痛分娩は原則、陣痛発来時に開始しています。無痛分娩のための計画分娩は基本的に実施していません。
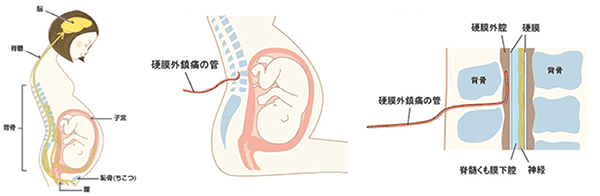
麻酔は硬膜外麻酔という麻酔法で行います。背中からチューブ(細い管)を入れて、そこから痛み止めの薬(局所麻酔薬)を注入することにより、痛みを取り除きます。
2. 外来にて
無痛分娩をご希望の際には、外来受診の際に担当医へお伝えください。妊娠経過や合併症などに問題がなければ、無痛分娩を選択できます。妊娠34週頃までに外来担当医にお伝えください。外来にて準備や説明を行います。
3. 無痛分娩の意思決定支援
まず、無痛分娩について動画を見ていただきます。
ご家族との話し合いや助産師との面談の後、不明な点などは医師と相談して、無痛分娩を選択するか決定します。
4.無痛分娩の流れ
(1) 入院、硬膜外カテーテルの留置
陣痛が発来し、入院後は分娩の進行状況を評価します。分娩の進行が認められる場合に無痛分娩を開始します。硬膜外麻酔に使う細い管(カテーテル)を背中から留置します。予定日超過などの理由で計画的な分娩誘発を行う場合も、原則陣痛発来後に硬膜外カテーテルを留置します。
(2) 鎮痛薬の投与(麻酔開始)
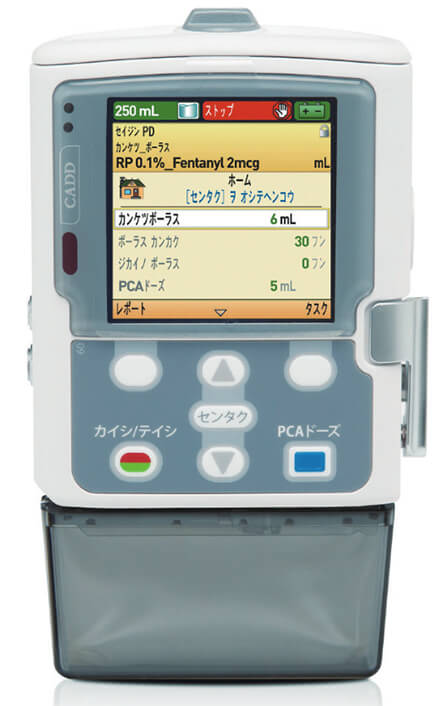
硬膜外カテーテルを留置後、カテーテルが安全に使用できるか少量の薬剤を投与して確認を行います。安全に使用できることを確認後に、麻酔薬の投与を開始します。これによって徐々に痛みが軽減されていきます。薬剤は図のような器械によって自動的に注入されます。また、痛みがある際に患者さん自身でボタンを押し、薬剤を注入することができます。安全のため、あらかじめ設定された上限以上に薬剤が注入されることはありません。
(3) 分娩
子宮口が完全に開大し、いざ分娩となる際には、お母さんによる努責(いきみ)が必要です。陣痛が分かりにくくなる場合がありますが、こちらからお声掛けしたり、サポートしますので、タイミングをあわせて力を入れてみましょう。
携帯型精密輸液ポンプ
5.分娩への影響
無痛分娩で痛みを緩和し、リラックスすることで分娩の進行がゆっくりになることがあります(微弱陣痛)。必要に応じて、子宮収縮薬の投与による陣痛促進を行います。努責(いきみ)が弱まるため、吸引分娩が必要となることがあります。一般的に無痛分娩により、帝王切開のリスクが高まることはありません。
6.無痛分娩の間の過ごし方
無痛分娩中は胎児心拍のモニタリングを連続的に行い、胎児の状態を常に確認しています。
子宮口が5cmくらいまで開いてから無痛分娩(痛み止め)を開始するため、そこに至るまでは陣痛を呼吸法などでのがせるよう、助産師がサポートします。
7.当院で無痛分娩を行われる際の注意点
- 無痛分娩は陣痛の痛みが全くなくなるわけではありません。また、麻酔の効き方には個人差があります。
- 入院時の状況によって無痛分娩が実施できないことがあります。
- 硬膜外チューブが抜けた場合や、効果が乏しい場合はチューブを再挿入することがあります。
- 母体や胎児の状態によっては無痛分娩を中止する可能性があります。
8. 無痛分娩の費用
無痛分娩は保険診療ではありません。そのため、病院によって定められた費用の負担をお願いすることになります。当院では通常の分娩費用に加えて89,000円のご負担をいただいております。詳細は外来でお尋ねください。
