密封小線源療法
どのような治療か
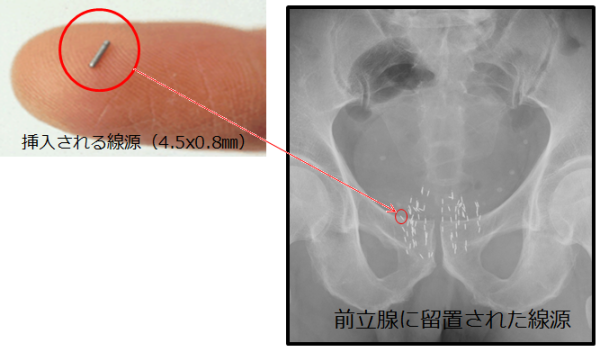
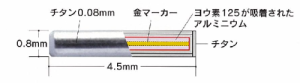
弱い放射線を出す小さな線源(シード:放射性ヨードI-125)を直接前立腺内に挿入することで、前立腺内のがん組織に放射線を照射します。
この線源は永久に前立腺内に挿入したままとなりますが、放射線は自然に弱まり、1年後にはほとんどゼロになります。
前立腺の内部から放射線を照射するため、従来の放射線照射法にくらべ前立腺へ照射する線量を多くしつつ、直腸や膀胱など膀胱周囲にある臓器への影響を低く保つことができます。
また、治療自体も短期間で済み、身体に対する影響も少ないという長所もあります。

この治療の対象
限局性前立腺がん(がんが前立腺内にとどまっている)の方が適応になります。さらには血清PSA値、前立腺組織生検での病理組織診断結果を判断して適応を決定します。
鳥取大学での対象基準は以下のとおりです。
- PSA値 10 ng/ml以下
- グリソンスコア 3+4以下
- cT2cN0M0以下
- 生検陽性率が33%以下
- 治療前の前立腺体積が30ml以下
前立腺容量が30mlを超える方でも治療前にホルモン療法を行うことで前立腺体積の縮小がはかれるため、詳しい適応については担当医にお尋ねください。
実際の治療の流れ
プレプラン(外来受診)
実際の治療の約1か月前に外来受診して頂きます。
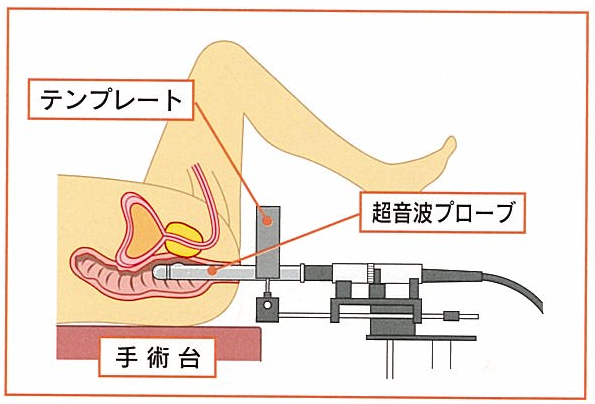
直腸からエコーを挿入し前立腺体積を測定することによりあらかじめ挿入する線源の個数を決定します。
プレプランは実際の治療と同じ部屋で行い、同じ機器を用います。
治療(入院4日間)
第一日目
治療についての説明を行います。
第二日目
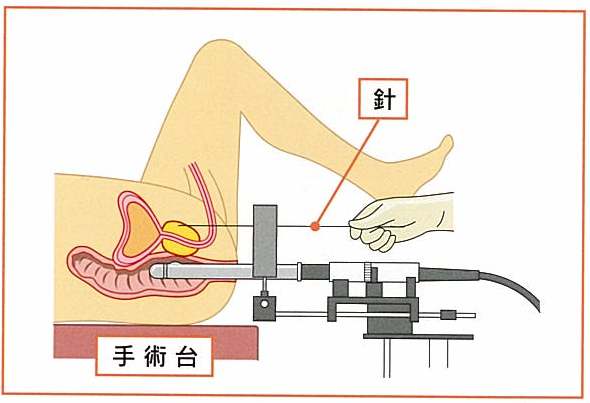
治療は全身麻酔下に行い3時間前後で終了します。
治療後は、放射線管理区域に設定した個室に戻ります。
第三日目
尿道カテーテルを抜去します。
帰室24時間後、個室の線量測定を行い放射線管理区域を解除します。
第四日目
特に問題なければ午前中に退院となります。
ポストプラン(外来受診)
治療の1か月後に外来受診して頂き、シードが適切に配置されているかを確認します。
治療成績について
日本で本治療が開始されてからまだ日が浅いため、本邦の治療成績はまだ十分解析されていませんが、欧米の報告によると症例を限定すれば手術治療 とほぼ同等の成績が得られると言われています.
合併症について
軽微なものがほとんどです。
1.周術期合併症(治療を含めた入院時に発生する合併症)
線源の挿入には若干の出血がみられますが一般に輸血は不要です。ただし、血尿が多い場合には輸血を行う場合があります。針の刺入部から前立腺に感染をきたし、発熱がみられることもありますが、抗生物質の投与を行なうことで予防しています。
2.早期合併症(半年以内に発生する合併症)
排尿に関する症状が主体であり、術後から8割程度に排尿困難、尿意切迫感、夜間頻尿など軽度の症状が出現しますが、ほとんどが数週間で自然に軽快します。尿が出なくなってしまう(尿閉)ことも5%程度にみられますが、通常は自己導尿(自分でカテーテルを適宜挿入して排尿すること)や尿道カテーテルを留置することなどにより1~2ヶ月程度で軽快します。また、直腸への刺激から排便回数が増えることもあります。
3.晩期合併症(半年以降に発生する合併症)
術後しばらくしてから発症する晩期合併症もあります。軽症なものがほとんどですが、一旦発症すると軽快するまで数ヶ月から数年かかることがあります。放射線の組織障害によるもので、血尿、尿意切迫、排尿困難などの排尿障害、直腸出血、肛門痛などがみられます。経過観察でよい場合が多いですが、外科的治療が必要なケースもあります。
4.線源の移動
線源が膀胱内へ移動、または血流にのって肺などの他臓器へ移動することがあります。前者については自然に排出されることが多く、後者については全く無害であり処置は不要です。挿入したシード数の5%程度の移動であれば治療効果上も特に問題はありません。
退院後の注意点
- この治療を行った患者さんの周囲の人にはごく微量ですが放射線被ばくがあります。しかし、自然界の放射線被ばくより少なく、治療を受けた方と家族が1メートル離れた所で1回1時間の食事を1日3回、1年間繰り返したとしても、その時の家族の方の被ばく線量は胸のレントゲン写真を1枚撮る程度だといわれています。
- 放射線が水に残ったり、衣服に付着することはないため、洗濯や入浴について気にすることはありません。
- レントゲン検査、CT検査、MRI検査に影響することはありません。
- 術後2か月は、新生児や妊娠されている方との長時間の接触を控えてください。妊娠されている方と同室することは問題ありませんが、隣に長く座ることはしばらく避けて下さい。また、小さなお子さんと室内で遊ぶことは問題ありませんが、だっこやひざの上に長く乗せることは避けて下さい。
- 性交渉は2ヶ月目から可能ですが、1年間は必ずコンドームを使用してください。
- 海外旅行をする場合には、本治療を受けた主旨の英文の証明書を持参してください。金属探知機には反応しませんが、放射線探知機には反応することがあり、拘束を受ける可能性もあるとの情報があります。
費用について
治療費はシード線源代も含め、全て保険の適応となります。おおよそ30~40万円程度です。
